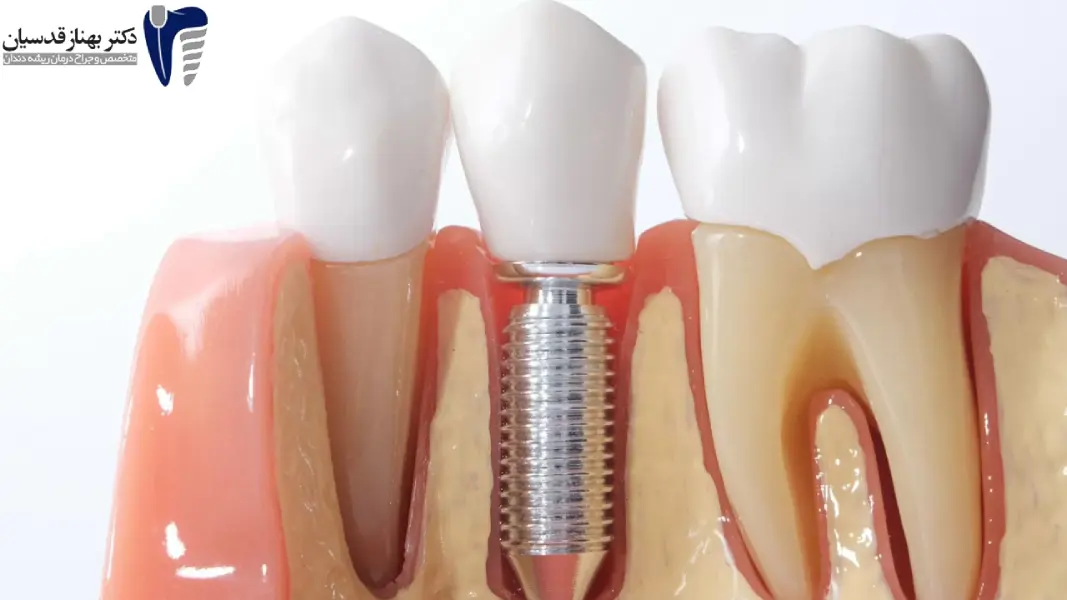
بهترین آنتی بیوتیکهای طبیعی برای درمان عفونت دندان
عفونتهای دندانی یکی از مشکلات شایع سلامت دهان و دندان هستند که میتوانند عوارض جدی را به دنبال داشته باشند. در این بین، استفاده از خمیر دندان زایلیتول به عنوان یک گزینه برای پیشگیری و درمان عفونتهای دندانی شناخته شده است. این خمیر دندان میتواند به کاهش پلاک و باکتریهای موجود در دهان کمک کند